Dor neuropática
 |
Resumo. A dor neuropática (DN) e a dor que surge por lesão do sistema somatossensitivo, ou seja, da via da dor que vai do nervo periférico até o cerebro. Para o tratamento da DN deve-se diagnosticá-la em 3 etapas: na primeira etapa identificar os sintomas com um questionário específico, como o DN4 (o mais simples). Na segunda etapa deve-se estabelecer a localização da lesão que está causando a DN (nervo, medula ou cérebro). Na terceira etapa fazer a confirmação do diagnóstico por meios radiológicos ou eletrofisiológicos. As medicações com maior nível de evidência na DN são os antidepressivos tricíclicos, gabapentina, pregabalina, duloxetina e tramadol; estas medicações são sintomáticas, não dispensando a identificação e tratamento da causa básica sempre que possível.
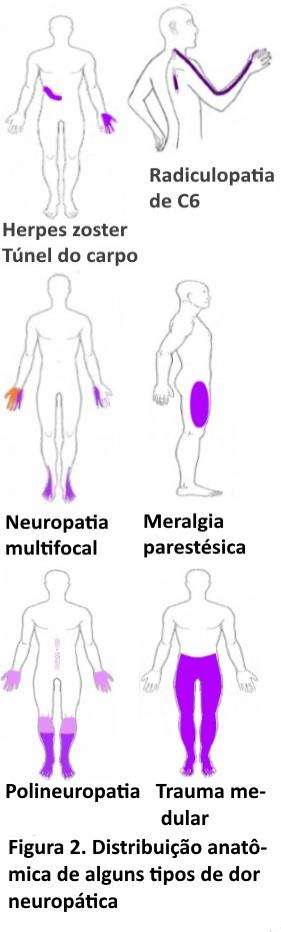
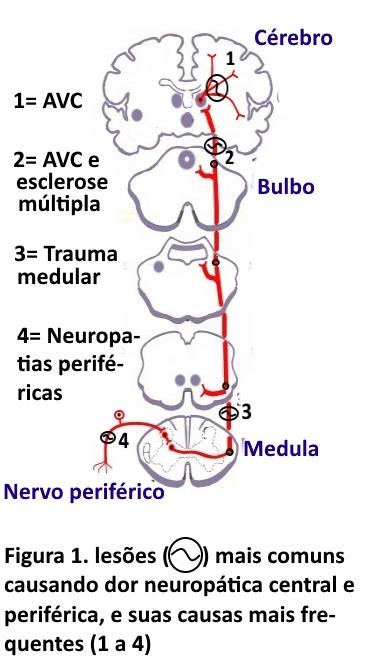
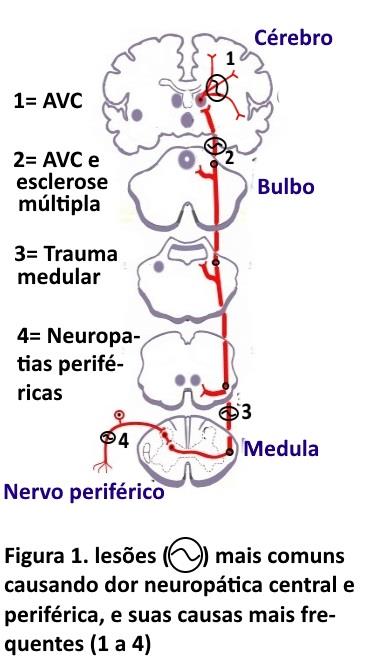
O que é a DN. A associação internacional para o estudo da dor (IASP) define DN como a dor que surge como consequência direta de doenças que afetam as via de dor, ou seja, o nervo periférico ou o sistema ascendente (figura 1), também conhecido como trato espinotalãmico. Nesta via os principais exemplos de DN (fig 1) são: a DN periférica incluindo diabetes, herpes zoster, hérnia de disco, e a DN central incluindo aquela resultante do traumatismo medular e as lesões do cérebro como AVC e esclerose múltipla.
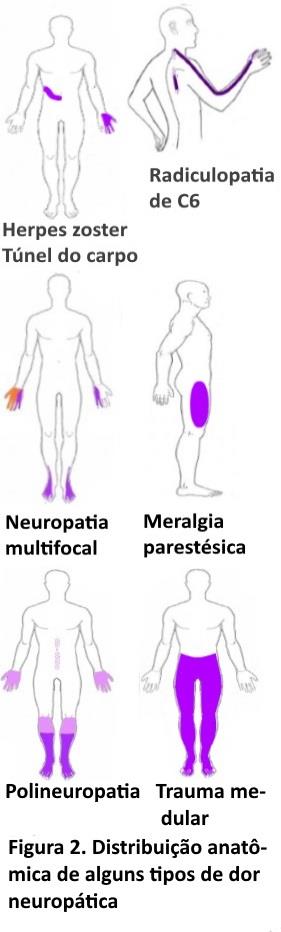 |
Alguns tipos de DN central e DN periférica são ilustrados na figura 2. Para identificar a DN são necessários algumas definições e a forma mais simples é o inventário de dor neuropática DN4 (tabela 1). Outro inventário também útil mas um pouco mais complexo que o DN4, é o LANS. Importante no DN4 é que ele prioriza os sintomas essenciais, uma vez que os sintomas neuropáticos são descritos com uma terminologia muito variada, como formigamento, adormecimento, choque, prurido. A DN pode apresentar-se de forma espontânea ou provocada, em modo ontínuo ou em paroxismos (surtos). Quando provocada a DN pode fazê-lo por um estímulo que normalmente é doloroso (agulhada), ou mesmo por estímulos não dolorosos (alodinia), como por exemplo o contato da pele, roupa, vento etc. Também estímulos realmente dolorosos (pressão, frio e calor), produzem uma resposta dolorosa exagerada (hiperalgesia). Um achado essencial no diagnóstico da DN é que surge dentro de uma área de sem sensibilidade, fato justificável pois tato e dor são conduzidos em fibras diferentes dentro do sistema nervoso.
Identificação dos sintomas da DN pelo DN4. Na primeira etapa do diagnóstico do DN4, das 10 questões propostas, deve-se atribuir 1 ponto a cada afirmativa tipo sim, e zero ponto a cada não. A dor será diagnosticada como DN, caso o escore total seja ≥ 4 /10 pontos. Na questão 1, deve-se interrogar ao paciente a ocorrência de queimação, frio doloroso e choque elétrico, os quais são facilmente caracterizáveis.
 |
Na questão 2, deve-se computar se existem sintomas adicionais tipo formigamento, alfinetada, agulhada, adormecimento e coceira. Na questão 3, deve-se marcar se na região comprometida, existe redução da sensibilidade como adormecimento (hipoestesia) ao contato (mecha de algodão), ou picada de agulha; este é um achado essencial da DN
Localização da DN. O DN4 possibilita o diagnóstico clínico da DN, após o qual, numa segunda etapa, devemos clinicamente fazer o diagnóstico da localização mais provável da DN (tabela 2) se periférica ou central, para numa terceira etapa confirmá-la. No critério 1, a lesão deve ser confinada a uma área neuroanatômica ou seja, de um ou vários nervos periféricos (DN periférica), ou do sistema nervoso central (DN central). Exemplificando (figura 2), na síndrome do túnel do carpo, ocorre compressão do nervo mediano no punho havendo dor e adormecimento, no território do nervo mediano, na neuralgia pós herpética torácica os sintomas ocorrem na área de um nervo intercostal, e na polineuropatia diabética os sintomas são distais e simétricos. Existem casos de DN mais complexos como por exemplo a DN que ocorre pós traumatismo medular, condição na qual a dor ocorre no ou abaixo do nível em que a medula foi lesada (nível sensitivo).
 |
No critério 2, uma vez que a parte sensitiva do nervo foi lesada, haverá hipoestesia (perda de sensibilidade) na totalidade ou parte da região suprida por este nervo (figura 1). Este achado essencial, a existência de dor associada a uma área de perda sensitviva (adormecimento), embora pareça paradoxal é o principal marcador da DN. No critério 3, a investigação da causa da DN na história pregressa do paciente, é muito importante pois, a DN pode ocorrer meses após o evento causal (AVC, trauma medular etc).
Confirmação e tratamento da DN. Para confirmar o diagnóstico da DN dispomos de vários testes: a RNM pode confirmar lesões no sistema nervoso central (AVC e traumatismo medular), na coluna vertebral (hérnias de disco); a ENMG confirma lesões do sistema nervoso periférico comprometendo fibras de grande calibre como polineuropatias, mononeuropatias e radiculopatias etc; nas neuropatias periféricas envolvendo fibras de pequeno calibre, alguns testes ainda pouco disponíveis em nosso meio são potenciais a base de laser e análise microscópica de fibras finas por biópsia (pele e córnea). Caso a DN não seja confirmada pelos testes descritos ela será dada como provável ou possível. As medicações com maior nível de evidência na DN são os antidepressivos tricíclicos, gabapentina, pregabalina, duloxetina e tramadol; estas medicações são sintomáticas, não dispensando a identificação e tratamento da causa básica sempre que possível
Referências
Sociedade Brasileira para Estudo da Dor (SBED). Dor neuropática: Avaliação e tratamento (Varios autores), 1a Ed: Ed Leitura médica (São Paulo) Brasil 2012.
Walk D, Backonja MM. Painful neuropathies. In: Fishman SM, Ballantine JC, Rathmelll JP: Bonica`s management of Pain, 4th ed, LWW, Philadelphia (USA) 2010: pp 303-313