Radiculopatia lombosacra (Dor ciática)
 |
Resumo. As raízes lombossacras emergem entre as vértebras e o osso sacro, onde podem sofrer processo compreensivo, na maioria dos casos secundário a hérnia de disco e/ou espondiloartrose mas comumente nas raízes L5, S1 e L3.. A compressão radicular resulta em dor severa ocupando uma faixa estreita (5-8 cm), do dermátomo (segmento) correspondente podendo ser associada a perda de sensibilidade e fraqueza muscular. O diagnóstico da raíz envolvida é clínico podendo ser confirmado na ENMG com desinervação e na RNM com hérnia de disco e/ou espondiloartrose. Condições associadas à RLS incluem a meralgia parestésica e dor miofascial (glúteo mínimo e piriforme). O tratamento das RLSs é conservador incluindo analgesicos comuns e opioides fracos, fisioterapia e acupuntura; pregabalina ou gabapentina, podem ser adicionados em caso de dor moderada e opioides fortes quando dor severa. A evolução na grande maioria dos casos é boa, principalmente quando ocorre melhora da dor, nos primeiros 30 dias após seu início; tratamento cirúrgico raramente é necessário.
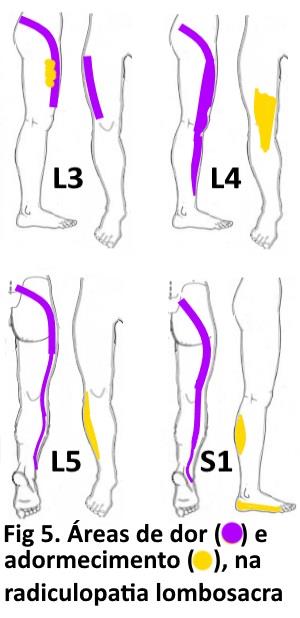
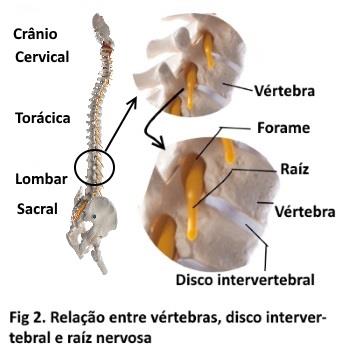
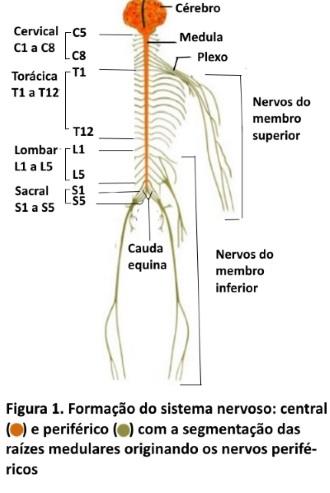
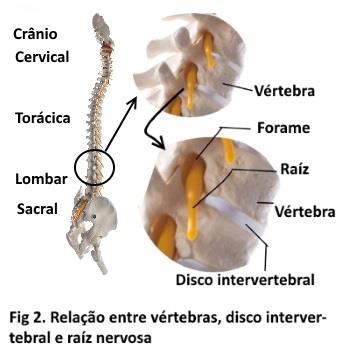
O que é a radiculopatia lombosacra. O sistema nervoso é formado pelo cérebro, a medula espinhal, as raízes medulares e os nervos periféricos (figura 1); as raízes nascem na medula, emergem da coluna pelo forame intervertebral, formam e trafegam nos plexos e nervos periféricos, e inervam os tecidos corporais em estruturas conhecidas como dermátomos e miótomos (fig 4). Na coluna lombosacra, temos um total de 5 vértebras denominadas L1 (primeira lombar), L2 (segunda lombar), ….L5 (quinta lombar); após esta vétebra, temos o osso sacro através do qual passam as raízes sacrais, das quais a mais importante é a primeira sacral (S1).No interior da coluna lombosacra temos a medula espinhal, da qual originam-se um grupo de raízes as quais ajuntando-se na porção distal da coluna lombar até o osso sacro formam a cauda equina.
 |
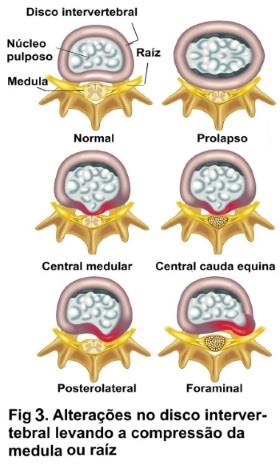
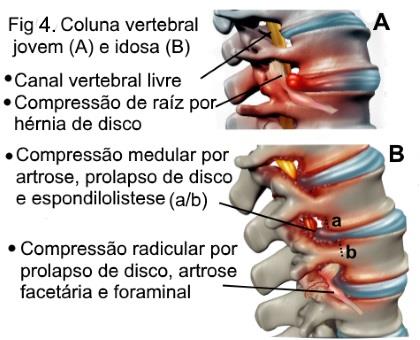
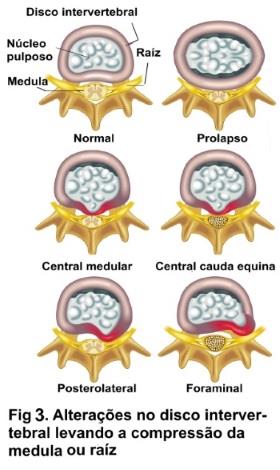
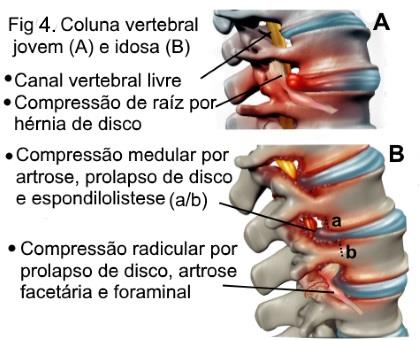
As principais causas de radiculopatia são hérnias de disco e a espondiloartrose, esta ocorrendo nas articulações entre vértebras; outras causas são instabilidade da coluna (espondilolistese), traumatismo da coluna e mais raramente tumor, acidente vascular etc. A espondiloartrose, é um dos principais componentes do envelhecimento da coluna, podendo levar a compressão radicular e/ou medular em função da proliferação do tecido ósseo e ligamentar; o resultado deste processo é um estreitamento progressivo (estenose) do (s) espaço entre a coluna e/ou dos forames de saída da raiz (foraminopatia) na coluna (figura 3). Em casos avançados de espondiloartrose, pode existir estreitamento em vários forames levando a polirradiculopatia, assim como estreitamento do canal medular em vários níveis; neste caso pode haver um comprometimento da medula ou mielopatia espondilótica.
 |
Condições associadas a radiculopatia incluem dor miofascial, artrose coxofemoral e dor no grande trocanter (bursite trocantérica). O tratamento das radiculopatias e conservador incluindo analgesicos comuns, opioides fracos, pregabalina e acupuntura e fisioterapia; nos casos de dor mais severa opioides fortes devem ser utilizados. A evolução na grande maioria dos casos e boa principalmente quando ocorre melhora nos primeiros 30 dias após o início do quadro, tratamento cirúrgico é raramente é necessário.
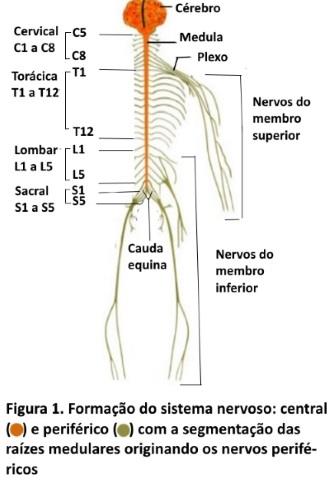
Quadro clínico. Conforme evidenciado pelo mapa dos dermátomos dor radicular lombosacra alta em L1, L2 e L3 é sentida na parte inferior do abdome, virilha ou anterior da coxa, nas raízes mais baixas de L4 a S1 a localização se muda para posterior da coxa e perna. Das raízes lombosacras as mais comprometida são em ordem de frequência L5, S1 e L3 e mais raramente L4. A dor radicular (figura 5) frequentemente ocorre sem dor lombar, inicia-se na região sacroilíaca ou glútea, vaí até o pé podendo poupar a perna, ocupa uma faixa estreita de 5-8 cm, é de forte intensidade, têm características tipo choque elétrico, agulhamento e fisgadas etc; associado á dor pode ocorrer déficit motor (fraqueza) e sensitivo (adormecimento).
 |
A dor têm variações posturais tais como provocação com tosse forçada e no paciente de pé a dor pode piorar com movimentos de flexão lateral para o lado afetado. Um sinal muito conhecido de compressão radicular é o sinal de Lasegue (figura) no qual é obtido uma reprodução da dor com a elevação da perna afetada (ipsilateral) além de 60 graus; o sinal de lasegue contralateral (lado normal) é mais específico que o ipsilateral embora mais raro. Também no exame clínico o médico pode encontrar assimetrias entre os lados direito e esquerdo em termos de reflexos, redução na força muscular e na sensibilidade.
 |
Diagnóstico. A maioria dos casos de radiculopatias podem ser tratados de forma clínica com poucos testes. Os exames de RX, RNM e ENMG são complementares nas radiculopatias, devendo ser usados nos casos sem melhora clínica, com déficit sensitivo ou motor e os casos que tiveram agravo clínico. O RX simples por exemplo mostra espondiloartrose e redução nos espaços entre vértebras, achado este que pode ser indício de alteração discal. A RNM em geral é superior ao TC, podendo identificar além de hérnia de disco e espondiloartrose outras condições como tumores de nervo, cistos, infecções etc; por outro lado, a TC é superior em algumas alterações como lesão óssea por fraturas e estenose foraminal. A ENMG pode evidenciar o segmento radicular envolvido por exemplo L5 ou S1. Importante dos exames complementares é que os mesmos sejam correlacionados no diagnóstico final. A ENMG é mais útil em casos de radiculopatias complexas, como ocorre na estenose do canal lombar (polirradiculopatia), radiculoplexopatia, meralgia parestésica etc. Condições dolorosas que também devem ser diferenciadas da RLS incluem a meralgia parestésica e dor miofascial (glúteo mínimo e piriforme)
Tratamento. O principal tratamento da radiculopatia é relativo à dor, a qual na maioria dos casos têm uma duração de semanas a poucos meses, mas em uma minoria de pacientes a dor pode se prolongar por meses ou mesmo além de um ano. O tratamento básico é com analgesicos comuns associados a opióides fracos, podendo-se associar gabapentina ou pregabalina caso a dor seja moderada e opióides fortes estão indicados caso dor intensa. Programas de exercícios individualizados para fortalecer musculatura paravertebral e abdominal e melhorar a amplitude dos movimentos, é benéfico para muitos pacientes. Injeção de esteróides transforaminal, zigapofiseal, epidural etc, ainda não são têm um parecer conclusivo (Long DM., 2013). A radiculopatia nem sempre é isolada principalmente em idosos nos quais associam-se frequentemente, a dor da artrose coxofemoral, síndrome do grande trocanter (bursite trocantérica) e a dor miofascial notadamente do glúteo mínimo, nestes casos, a acupuntura e os agulhamentos de ponto gatilho são importantes.
Tratamento cirúrgico. Uma revisão de grandes casuísticas de pacientes encaminhados para serviços de cirurgia de coluna (Long DM., 2013), apresenta resultados muito interressantes: 1) do total de pacientes encaminhados para serviços de cirurgia da coluna, apenas 14% necessitou cirurgia, incluindo paciente com grande herniação; 2) o resultados para radiculopatia cervical são similares à lombar embora os estudos sejam menos detalhados que na coluna lombar; 3) o principal fator preditivo para indicação cirúrgica é a melhora da dor após 1 mês do início.
Partindo dos achados acima, o autor (Long DM., 2013) enumera as principais indicações (prováveis) de cirurgia: a) dor severa, sem melhora com tratamento clínico, sendo prudente aguardar 30 dias para avaliar melhora; b) déficit radicular ou espinhal significante (perda de força ou sensibilidade) ou progressivo e; c) descoberta de uma outra doença importante (neoplasia por exemplo). Após o ato cirúrgico, 90% dos pacientes tiveram uma melhora significante, a qual persistiu até 2 anos. Dentro destas indicações de cirurgia, o autor também salienta, a importância de identificação pré operatória de transtornos psiquiátricos como depressão e transtorno somatoforme, os quais por estarem associados ao quadro doloroso, podem levar a comprometimento dos resultados da cirurgia.
Referencias
Amato AA, Russel JA. Focal neuropathies of lower extremities: Radiculopathies, plexopathies and mononeuropaties. In: Neuromuscular disorders, 2nd Ed, McGraw Hill - New York (USA) 2015: Ebook kindle chapter 24
Chalk C. Diseases of spinal roots. In: Dick PJ, Thomas PK: Peripheral Neuropathy, 4th ed 2013, Elsevier - Philadelphia (USA) 2005: pp 1463-1487
Long DM. Surgery for Back and Arm pain. In: McMahon SB, Koltzenburg M, Tracey I, Turk D. Wall & Melzack`s textbook of pain [Ebook Kindle] 6th Ed, Elsevier (USA) 2013: Chap 71