Estenose de canal medular
Resumo. No diagnóstico e tratamento da radiculopatia cervical e lombosacra, assim como noa quadros de dor em membro superior e inferior, é importante estar alerta para sinais e sintomas de patologias mais severas como estenose do canal cervical (ECC) com ou sem mielopatia cervical (MEC), estenose do canal lombar (ECL) e síndrome de cauda equina (SCE). A ECC com MEC deve ser suspeitada em idosos com sintomas crônicos tipo dor, formigamentos, adormecimento; tais sintomas podem estar associados ou não a fraqueza (espasticidade) nos membros inferiores. A ECL também deve ser suspeitada em indivíduos idosos com queixas de claudicação à marcha, ou seja, a marcha é interrompida de forma cíclica em virtude de dor. A síndrome da cauda equina é mais comumente relacionada hérnia de disco L4/L5 ou L5/S1 com compressão de múltiplas raízes (polirradiculopatia), resultando em dor lombar e ciatalgia bilateral de intensidade severa, adormecimento (hipoestesia) na região do períneo, retenção urinária, disfunção intestinal e sexual, fraqueza nos membros inferiores (paraparesia) e perda de reflexos aquilianos. O diagnóstico da ECC,MEC, ECL e SCE é pela RNM, a ENMG pode auxiliar nos quadros complexos em que estas entidades se associam às radiculopatias e neuropatia periférica
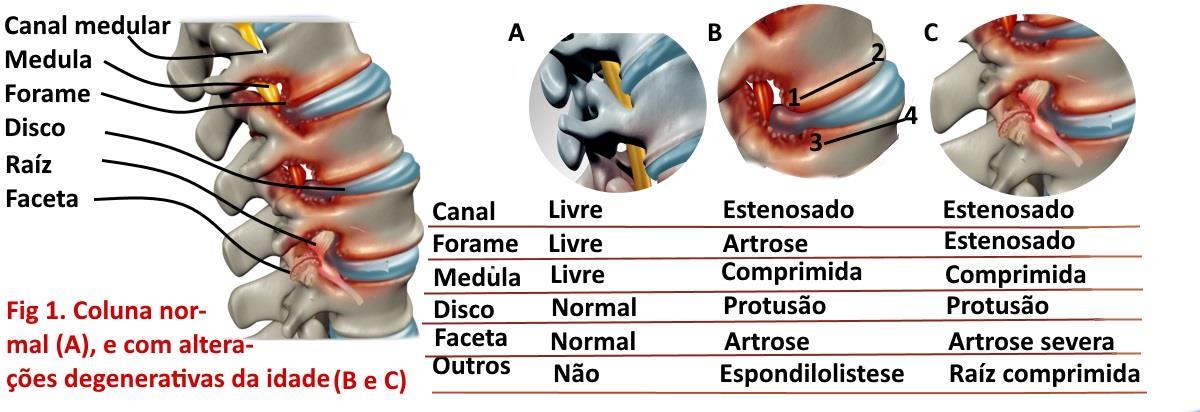
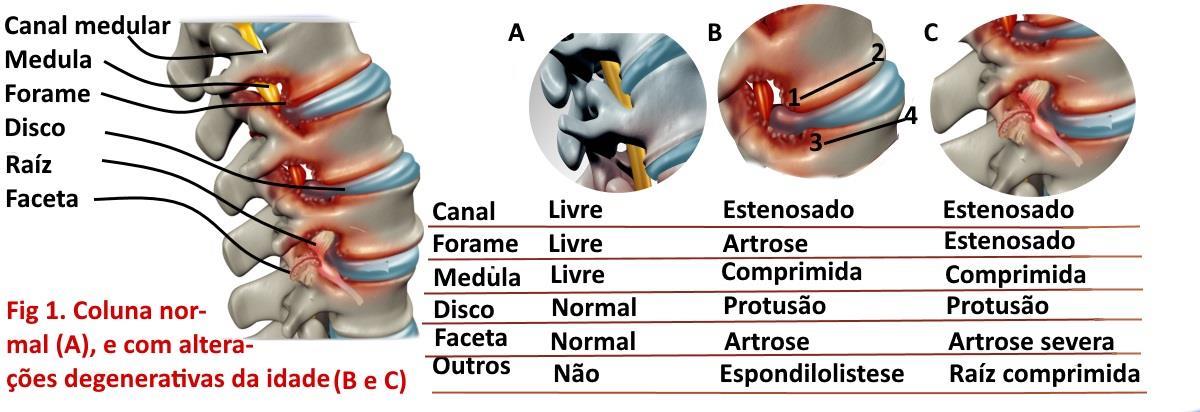
O que é Estenose de canal cervical e Lombar. O sistema nervoso é formado pelo cérebro, a medula espinhal, as raízes medulares e os nervos periféricos (figura 1). A medula cervical e a lombar ficam no interior coluna, protegidas pelas vértebras cervicais e lombares ligadas entre si por ligamentos e articulações e separadas pelo disco intervertebral, o qual internamente contém o núcleo pulposo. Após os 50 anos de idade na coluna cervical e lombar, começam a ocorrer alterações degenerativas conhecidas como espondiloartrose, termo que engloba alterações no disco intervertebral (protusão etc), hipertrofia de facetas articulares e ligamentos, osteófitos (bicos de papagaio) etc, este crescimento osteoligamentar, reduz o espaço entre a medula e também os orifícios de saída dos nervos da coluna (forame).
O resultado da espondiloartrose é uma redução progressiva do espaço ocupado pela medula e raízes, levando a compressão; a progressão da estenose do canal medular ou foraminal leva a instabilidade entre as vértebras (espondilolistese), alterações circulatórias e metabólicas, as quais no conjunto além de levar a comprometimento medular (mielopatia) e radicular, também tornam a medula mais suscetível a uma série de lesões tipo traumatismos, protusão e hérnia de disco. A compressão radicular pode ser relacionada à protusão de disco, artrose foraminal e artrose facetária
 |
Mielopatia Cervical. As manifestações da mielopatia cervical espondilótica (MCE), predominam aos 50-60 anos de idade. Embora muitos autores concordem que a MEC não têm uma evolução natural uniforme, o Adams` textbook of neurology (Ropper et al., 2014), descreve um quadro evolutivamente uniforme da MEC, composto de alterações sensitivas e motoras vejamos então: ´
“A região cervical apresenta-se dolorida, rígida, com redução na amplitude dos movimentos. A dor localiza-se na região cervical ou cervical e ombro, podendo inclusive chegar ao braço, nestes casos fazendo-o de forma assimétrica ou unilateral; sensações variadas tipo de adormecimento, formigamento, agulhamento, ocorrem nas mãos e solas dos pés e a mão pode apresentar-se como se estivesse enluvada e com dificuldade de movimentos. Quando o pescoço é fletido pode ocorrer sensação de choque elétrico descendo pela coluna (sinal de Lhermitte). Nos membros inferiores a sensibilidade também fica deficitária de forma assimétrica, notadamente a sensibilidade vibratória do pé e a marcha fica tabética (ebria).
O terceiro componente do quadro é a fraqueza (espasticidade) dos membros inferiores com dificuldade na marcha ao subir escadas elementos estes que podem associar-se às alterações da marcha descritas anteriormente (ebriosa) aumentando o déficit do paciente. Os reflexos tendem a se tornar hiperativos com sinal de Babinsk. Quadros mais avançados de MEC podem apresentar atrofia de mãos, incontinência urinária e/ou fecal e impossibilitação da marcha.
No diagnóstico da MEC é importante que o neurologista tenha uma elevada suspeição clínica em indivíduos idosos com sintomas sensitivos e dolorosos dos membros. Estes quadros em geral são confundidos com as neuropatia periférica quer mononeuropatias, multineuropatias e polineuropatias; a ENMG nestes casos presta um grande auxílio diagnóstico separando estas entidades. A RNM confirma o diagnóstico e a severidade da MEC, sendo também importante no acompanhamento, uma vez que a MEC não apresenta um curso padronizado.
No tratamento orientações devem ser dadas aos pacientes quanto a possibilidade de agravamento do quadro de MEC por traumatismo cervical. Analgésicos comuns associados a opióides fracos são utilizados, mas, uma vez que podem existir limitações ao uso de opióides fortes em função da idade, gabapentina e pregabalina podem ser utilizados. É importante associar tratamentos não farmacológicos como acupuntura e TENS. Fisioterapia para manter a amplitude dos movimentos da coluna cervical e reforço muscular podem ser executadas, estando proscrito manipulações radicais da coluna. Cirurgia deve ser avaliada nos casos moderados a severos com risco de mielopatia. As cirurgias são variadas incluindo procedimentos tipo fusão vertebral, laminectomia, discectomia, laminoplastia etc
Estenose canal lombar (ECL): A maioria dos casos de ECL representa uma forma secundária (degenerativa) de espondiloartrose e que ocorre após os 60 anos de idade. Uma forma menos comum é a ECL primária, que ocorre antes dos 50 anos, sendo relacionada a um canal congenitamente estreito. Os principais sintomas da ECL são comumente denominados de claudicação, termo que engloba sensações variadas de dor, peso, fadiga, fraqueza e parestesias associados à marcha com interrupção intermitente da mesma. Os sintomas da ECL iniciam-se após os 60 anos, de forma bilateral e simétrica (raramente unilaterais) e distribuindo-se na nádega, virilha, coxa anterior, coxa posterior, assim como podem irradiar pela parte posterior da perna até o pé.
O termo claudicação indica que o paciente quando caminha apresenta dor nos membros, levando-o a interromper a marcha, a qual é retomada quando ocorre a melhora, ciclo este que se repete indefinidamente. Outros sintomas da ECL são cãibras noturnas e dor lombar, os quais em geral são menos incômodos que a claudicação. Os sintomas decorrem do comprometimento de múltiplas raízes da cauda equina (polirradiculopatia) e da medula. Os sintomas são piores quando o paciente fica de pé, tendo melhora na posição sentada, fato contrário ao que pode ocorrer na dor lombar, na qual ocorre piora com assento prolongado. Os sintomas também melhoram quando o paciente se deita de lado com a perna fletida e pioram quando se deitam de barriga para cima; também ocorre melhora quando o paciente marcha ladeira acima e piora com marcha ladeira abaixo. Uma caricatura muito utilizada destes paciente, é um indivíduo idoso fazendo compras no supermercado, empurrando seu carrinho com o corpo fletido, posição que lhe produz menos dor.
O exame neurológico em geral é normal com alterações mínimas tais como hiperreflexia, fraqueza e déficit sensitivo leve. Importante é diferenciar os pacientes com ECL daqueles nos quais a marcha claudica por insuficiência arterial, pois, nestes o pulso arterial encontra-se reduzido enquanto naqueles é normal; em caso de dúvidas é importante uma avaliação vascular especializada. O diagnóstico definitivo da ECL, é feito pela RNM, a qual também permite graduar a ECL em leve, moderada e severa. O maior valor diagnóstico da ENMG é nos casos complexos como da radiculoplexopatia diabética e quando existe uma provável associação de polineuropatia (diabetes por ex) e mononeuropatias como meralgia parestésica, neuropatia peroneal etc.
O tratamento clínico conservador é a regra, sendo feito de forma similar ao que descrevemos na radiculopatia, visando diminuir a dor, mudança no estilo de vida e exercícios, tudo isto designado para minimizar os sintomas. Condições dolorosas mais comumente associadas a ECL são a dor do grande trocanter (bursite trocantérica), artrose coxofemoral e artrose de joelho. Em virtude das limitações da idade ao uso de medicação analgésicas com efeito sedativo, acupuntura, estimulação elétrica transcutânea estão indicados. O tratamento cirúrgico, e indicado quando a dor paciente se torna refratária, ocorre déficit motor ou sensitivo, redução importante na qualidade de vida e os achados da RNM mostram alterações severas condizentes com os sintomas clínicos; a cirurgia consiste em descompressão por laminectomia e se necessário estabilização.
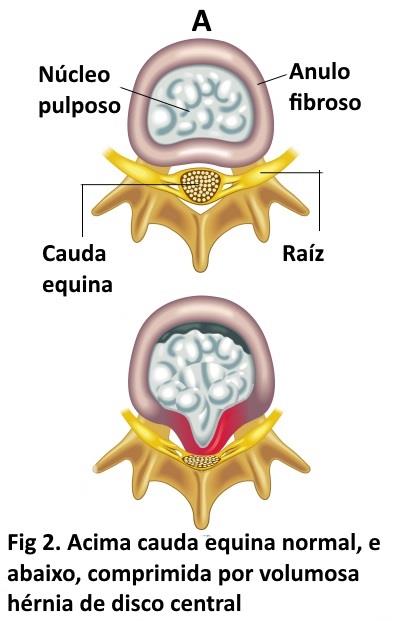 |
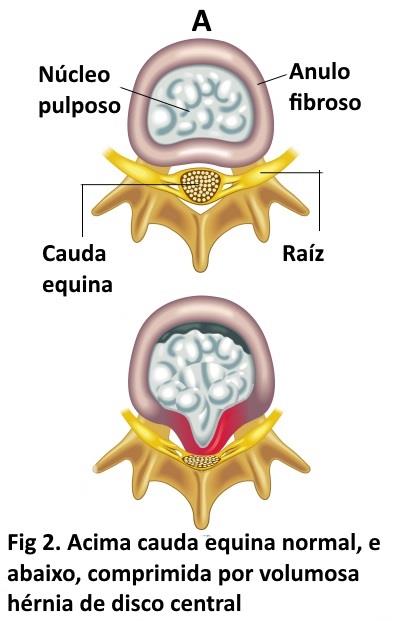
Síndrome da Cauda Equina. A SCE é uma complicação rara, mas temível das raízes lombosacras (polirradiculopatia), na maioria dos casos causada por compressão, e que pode necessitar cirurgia com urgência. È importante o pronto reconhecimento e avaliação cirúrgica precoce, visto a possibilidade de sequelas graves. A cauda equina fica abaixo da segunda vértebra lombar, região em que as raízes lombossacras acumulam-se e posteriormente inervam os membros inferiores e pelve; uma lesão afetando este acúmulo de raízes (como um santuário) pode levar déficit motor e sensitivo severo.
A principal causa da SCE, e uma herniação discal lombar volumosa (prolapso ou sequestro) mais comumente em L4/L5 ou L5/S1. Outras causas mais raras incluem hematomas, infecção, espondilite anquilosante etc; a estenose do canal lombar pode estar associada, atuando como facilitador de lesões. Clinicamente a SCE pode apresentar uma forma aguda ou crônica (semanas a meses), sendo importante ter alto índice de suspeição diagnóstica quando ocorrer a seguintes sintomas: 1) dor lombar e ciatalgia bilateral de intensidade severa, 2) adormecimento (hipoestesia) na região do períneo, 3) retenção urinária por mais de 6 horas, disfunção intestinal e sexual, 4) sinais adicionais são paraparesia (fraqueza nos membros inferiores) e perda de reflexos aquilianos. Quando aparecem todos estes sinais e sintomas, a forma é dita completa mas podem ocorrer formas agudas incompletas e mesmo sem antecedente de dor lombar. A SCE uma vez confirmada pela RNM, é uma condição cuja cirurgia de urgência é indicada por muitos autores em virtude da probabilidade de sequelas significativas na qualidade de vida
Referências
Amato AA, Russel JA. Focal neuropathies of Upper extremities: Radiculopathies, plexopathies and mononeuropaties. In: Neuromuscular disorders. Ebook kindle chapter 23, 2nd Ed, McGraw Hill, New York (USA) 2015
Chalk C. Diseases of spinal roots. In: Dick PJ, Thomas PK: Peripheral Neuropathy, 4th ed 2013, Elsevier - Philadelphia (USA) 2005: pp 1463-1487
Gardner A, Gardner E, Morley T. Cauda equina syndrome: a review of the current clinical and medico-legal position. Eur Spine J. 2011 May;20(5):690-7
Long DM. Surgery for Back and Arm pain. In: McMahon SB, Koltzenburg M, Tracey I, Turk D. Wall & Melzack`s textbook of pain [Ebook Kindle] 6th Ed, Elsevier (USA) 2013: Chap 71
Meyer F, Börm W, Thomé C. Degenerative cervical spinal stenosis: current strategies in diagnosis and treatment. Dtsch Arztebl Int. 2008 May;105(20):366-72
Meyer F. Degenerative lumbar spinal stenosis: current strategies in diagnosis and treatment. Dtsch Arztebl Int. 2008 May;105(20):373
Ropper AH, Samuels MA, Klein JP. Disorders of spinal cord. In: Adams and Victor`s Principles of Neurology, 10th Ed, Mc Graw Hill, New York (USA) 2014: pp 1237-1287