Fibromialgia: Tratamento (conservador) não medicamentoso
 |
Resumo. Na atualidade o tratamento da FM vem sendo padronizado, em nível global, pelos consensos de tratamento, sendo subdividido em tratamento medicamentoso e não medicamentoso. Enquanto este compreende orientações médicas, atividade física e terapias complementares, aquele é constituído pelas medicações indicadas pelos consensos. O tratamento de primeira linha na FM é não medicamentoso, constando de orientações aos pacientes e familiares, enfocando a FM como uma condição crônica, com sintomatologias bastante relacionadas a fatores biopsicossociais. Paciente e médico devem considerar não somente a intensidade da dor mas também as condições associadas, tais como depressão, ansiedade, fadiga, insônia, etc. As principais indicações dos consensos de FM (Brasileiro, EULAR e Cochrane) são: exercício aeróbico e de fortalecimento 2-3 vezes na semana; acupuntura e eletroacupuntura, a qual, além dos efeitos benéficos na dor também leva à melhora no sono e na fadiga, além de um bem-estar maior. A terapia cognitivo-comportamental pode também ser utilizada, notadamente quando existir catastrofismo. Outras terapias indicadas incluem Qi Gong, yoga, tai-chi e Mindfulness. É importante que para cada paciente seu médico individualize e associe as terapias de acordo com o seu perfil, prevendo vantagens e desvantagens.
Consenso de Tratamento. Atualmente o tratamento da FM vem sendo padronizado mundialmente, por meio da formulação dos consensos de tratamento propostos pelas sociedades médicas. O consenso não é a opinião individual de um médico, mas de um conjunto de especialistas baseando-se em evidências da literatura e em resultados de pesquisas específicas em FM. Tais pesquisas permitem separar o que funciona e o que não funciona em termos de tratamento. Assim sendo, deve-se dar preferência aos tratamentos propostos pelos consensos para só posteriormente fazer adaptações necessárias a cada paciente. As orientações que se seguem são, na maioria, provenientes do consenso da Liga Europeia Contra o Reumatismo (EULAR 2016), das revisões da Cochrane Medical Reviews (CMR) e do consenso brasileiro de fibromialgia (CBF 2012), o qual contém informações mais pertinentes à nossa população, embora um pouco defasado relativamente à EULAR.
Orientações. Os consensos em geral estabelecem que a principal etapa do tratamento da FM é a não medicamentosa, devendo-se levar essa orientação ao paciente e a familiares, desde a primeira consulta. Para tal objetivo o médico, além de esclarecer o que é a FM, deve providenciar informações adicionais, incluindo material escrito para leitura em casa, vídeos, reunião de grupo, sites na internet etc. O tratamento não medicamentoso deve ser estabelecido como de primeira linha, e o tratamento medicamentoso de segunda linha. A magnitude do efeito do tratamento não medicamentoso é superior ao medicamentoso, produzindo efeitos sustentados por mais de 1 ano (Clauw DJ., 2014). É importante que a FM seja entendida como uma condição crônica e com flutuações, para a qual ainda não existe um tratamento específico, apesar de boas possibilidades de melhora. Também a FM não é somente um quadro doloroso a ser medicado, mas trata-se de uma condição complexa e heterogênea, na qual existe um processamento anormal (amplificação) da dor e da sensibilidade, o que remete a uma grande relação com o contexto familiar e psicossocial. O paciente não está fingindo, simulando, nem é uma pessoa complicada, etc.
 |
Estrutura e Objetivos do Tratamento. Os médicos mais frequentemente procurados pelos pacientes com FM são: reumatologista, neurologista, ortopedista, fisiatra e médico de dor. Nos grandes centros de dor, o tratamento da FM é feito por uma equipe multidisciplinar envolvendo o paciente, a família, o médico de dor, psicólogos, fisioterapeuta, terapeuta complementar etc, profissionais escalados tendo-se em conta os problemas em questão. Uma vez que esse tratamento multidisciplinar não é disponível na maioria dos centros no Brasil, é importante que exista inter-relação entre os profissionais envolvidos e que as condutas sejam tomadas em conjunto e não isoladamente.
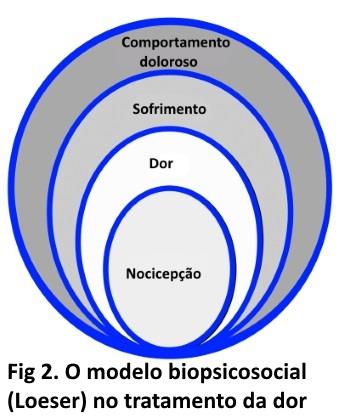
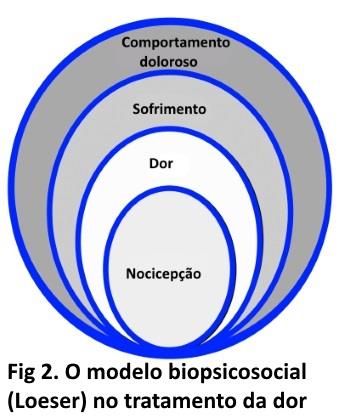
Interações biopsicossociais são importantes no tratamento da FM. Clauwn DJ (2010) relata que estresse e dor podem ser causa e consequência um do outro (recíprocos); por exemplo, quando a dor aumenta o paciente começa a ter suas funções alteradas e dificuldades em várias esferas, incluindo a convivência com o cônjuge e/ou filho (s), trabalho, estudos, etc. Essas alterações podem agravar o quadro clínico e levar a comportamentos mal adaptativos, com isolamento social, afastamento da atividade física, redução nas atividades agradáveis, e em casos mais graves a busca por benefícios e aposentadoria. Nestes últimos exemplos, a melhora fica cada vez mais difícil. Desta forma, o tratamento da FM é similar ao tratamento biopsicossocial proposto (figura 2, modelo de Loeser), segundo o qual, além da dor (nocicepção e dor), também se tratam os componentes biopsicossociais a ela relacionados (sofrimento e comportamento doloroso). Este item será analisado com mais detalhes no capítulo de dor crônica.
Terapias são adaptáveis. No tratamento dessa dor é importante considerar não somente sua intensidade (conforme os algoritmos) para medicá-la, mas, antes disso, devem-se avaliar transtornos associados, tais como depressão, ansiedade, fadiga, insônia, relações disfuncionais etc. Tais condições atuam como moduladores negativos da dor, cujo tratamento deve considerá-las. Como as diversas terapias associadas apresentam efeitos benéficos lentos, o ditado “devagar e sempre” e “olhe para frente e para trás” podem ser as fórmulas mais adequadas, visando a uma melhora lenta e progressiva, conforme citamos para a atividade física, abaixo.
Daniel Clauwn, talvez o maior especialista em FM na atualidade, faz ainda uma recomendação importante relativamente à função dos pacientes: “que o paciente tenha em mente a prioridade de melhoria de suas funções (domésticas, sociais, etc) e que a partir disso haverá também melhora no quadro clínico (Clauwn Dj., 2014)”. Assim, o equilíbrio entre função, tratamento medicamentoso e não medicamentoso é importante na FM, uma vez que as melhorias com tratamento medicamentoso são taxativamente limitadas. Dessa maneira, nos períodos de piora, ou nas crises, quando há solicitação ao médico (ou a equipe de tratamento) por mais e mais medicamentos, medicamentos novos ou maior dose de tais medicamentos, é importante que o médico questione o paciente e a família, ou mesmo que a família questione o médico se os objetivos do tratamento não medicamentosos estão sendo executados conforme planejado.
Exercício Aeróbico e de Fortalecimento. A principal indicação da EULAR são os exercícios aeróbicos e de fortalecimento, os quais, praticados 2-3 vezes na semana, proporcionam melhora. O CBF (2012) dá recomendações importantes quanto ao programa de exercícios na FM: “os pacientes com FM devem fazer exercícios musculoesqueléticos pelo menos duas vezes por semana; os exercícios aeróbicos devem ser individualizados, não dolorosos e moderadamente intensos, isto é, mantendo 60%-75% da frequência cardíaca máxima ajustada para a idade (210 menos a idade do paciente). O exercício praticado 2-3 vezes na semana deve atingir o ponto de resistência leve, não o ponto de dor, evitando dessa forma a dor induzida pelo exercício. Também é recomendado que o programa de exercícios tenha início em um nível logo abaixo da capacidade aeróbica do paciente, e progrida em frequência, duração ou intensidade assim que seu nível de condicionamento e força aumentar. A progressão dos exercícios deve ser lenta e gradual, sempre se encorajando os pacientes a dar continuidade, a fim de manter os ganhos alcançados.
O CBF (2012) também orienta que programas individualizados de alongamento ou de fortalecimento muscular também podem ser benéficos para alguns pacientes com fibromialgia. Outras terapias, como reabilitação e fisioterapia, ou relaxamento, podem ser utilizadas no tratamento, dependendo das necessidades de cada paciente.
Acupuntura e Eletroacupuntura. A acupuntura é indicada pela EULAR (2016) como terapia de primeira linha, podendo melhorar a dor entre 20 e 39%. A CMR (Deare JC., 2013) relata que a eletroacupuntura traz mais benefícios que a acupuntura manual nos sintomas de dor, rigidez muscular, sono, fadiga e no bem-estar; também este tratamento pode adicionalmente potencializar os efeitos dos medicamentos e do exercício no combate à dor.
Terapias Complementares e Alternativas. As principais indicações (Eular 2016) foram acupuntura e terapias envolvendo meditação e movimento, tais como Qi Gong, yoga, tai-chi, além de combinações entre elas. Efeitos benéficos são sustentados relativamente a sono e fadiga. Outras indicações da EULAR (2016) são Mindfulness e terapia mente-corpo (mind body theraphy). Os efeitos dessas terapias são de melhora em dor, sono e fadiga. Uma vez que a maioria das terapias citadas são recentes em nosso meio, é importante que os pacientes procurem profissionais certificados, para que haja melhora funcional e bom intercâmbio com os demais profissionais.
Terapia Cognitivo-Comportamental (TCC). A TCC é indicada (EULAR., 2016 e CBF., 2012), podendo ser benéfica para alguns tipos de pacientes com dor, notadamente aqueles que apresentam quadro psicológico de catastrofismo ou tendência de magnificação da dor. Neste caso, a correção do catastrofismo pela TCC pode melhorar o quadro doloroso, pois, independentemente de outros fatores, o catastrofismo é um agravante da dor. Além da TCC, o CBF (2012) indica que o suporte psicoterápico também pode ser utilizado no tratamento da FM, dependendo das necessidades de cada paciente.
Conbinação de terapias. Por fim, os consensos deixam-nos a liberdade de escolher diferentes terapias e de combiná-las, conforme disponibilidade e gosto pessoal.
Referências
Clauw DJ. Fibromyalgia. In: Fishman SM, Ballantine JC, Rathmelll JP: Bonica`s management of Pain, 4th ed, LWW, Philadelphia (USA) 2010: pp 471-488.
Clauw DJ. Fibromyalgia: a clinical review. JAMA. 2014 Apr 16;311(15):1547-55.
Roberto Ezequiel Heymann , Eduardo dos Santos Paiva , Milton Helfenstein Junior, et al. Consenso Brasileiro de Fibromialgia. Rev Bras Reumatol 2010;50(1):56-66.
Macfarlane GJ, Kronisch C, Dean LE et al. EULAR revised recommendations for the management of fibromyalgia. Ann Rheum Dis. 2017. Feb;76(2):318-328.
Deare JC, Zheng Z, Xue CC, Liu JP, Shang J, Scott SW, Littlejohn G. Acupuncture for treating fibromyalgia. Cochrane Database Syst Rev. 2013 May 31;(5):CD007070.